
Turinys
Plaučių adenokarcinoma yra nesmulkialąstelinio plaučių vėžio (NSCLC) forma, labiausiai paplitusi plaučių vėžio rūšis. NSCLC sudaro 80% piktybinių plaučių navikų ir iš jų maždaug 50% yra adenokarcinomos. Šiandien adenokarcinoma yra dažniausia moterų, azijiečių ir jaunesnių nei 45 metų žmonių plaučių vėžio forma, kuri gali paveikti net nerūkančius, niekada nerūkiau vienos cigaretės.Nors vyrams adenokarcinomos dažnis mažėja, o moterų - lygėja, jaunų, nerūkančių moterų skaičius ir toliau didėja, o mokslininkai nėra visiškai tikri, kodėl. Dažniausiai manoma, kad genetika, antriniai rūkymai ir radono poveikis namuose yra visi veiksniai. Deja, trūksta galimų priežasčių tyrimų, greičiausiai iš dalies dėl to, kad plaučių vėžys dažniausiai laikomas „rūkalių liga“.
Kodėl plaučių vėžys didėja niekada nerūkantiems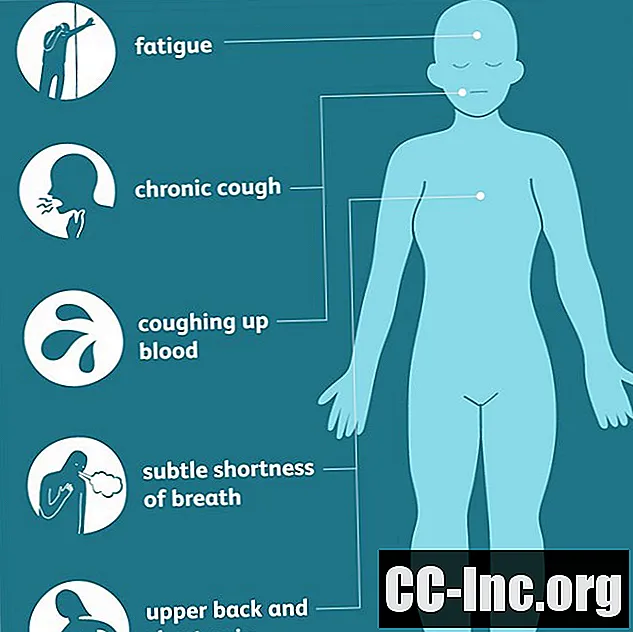
Plaučių adenokarcinomos simptomai
Plaučių adenokarcinomos paprastai prasideda audiniuose šalia išorinės plaučių dalies ir gali būti ten ilgai, kol nepasireiškia simptomai. Kai jie pagaliau atsiranda, požymiai dažnai būna mažiau akivaizdūs nei kitos plaučių vėžio formos, pasireiškiantys lėtiniu kosuliu ir kruvinais skrepliais tik vėlesnėse, labiau pažengusiose ligos stadijose.
Dėl to kai kurie labiau apibendrinti ankstyvieji simptomai (pvz., Nuovargis, subtilus dusulys ar viršutinės nugaros ir krūtinės skausmai) gali būti praleisti arba siejami su kitomis priežastimis. Todėl diagnozės dažnai vėluoja, ypač tarp jaunų žmonių ir nerūkančiųjų, kurie galbūt niekada nelaikė vėžio galimybe ar grėsme.
Plaučių vėžio simptomai nerūkantiemsPriežastys
Kaip ir visų kitų vėžio atvejų, plaučių adenokarcinomos priežastis vis dar nežinoma. Tyrimai tvirtai rodo, kad genetiniai, aplinkos ir gyvenimo būdo veiksniai turi įtakos ligos atsiradimui, rizikai ir sunkumui.
Genetika
Manoma, kad plaučių adenokarcinoma yra viena iš trijų NSCLC potipių, susijusi su tam tikromis genetinėmis mutacijomis, kurios gali nulemti žmogaus ligą.
Tai apima epidermio augimo faktoriaus receptoriaus (EGFR) geno mutaciją, kuri suteikia kūnui instrukcijas, kaip pasigaminti struktūrinius baltymus, ir reguliuoja įvykio greitį. Yra bent 10 žinomų mutacijų, galinčių paveikti geną ir sukelti ląstelių nenormalų dauginimąsi ir nekontroliuojamą.
EGFR mutacijos dažniau siejamos su mažiau agresyviomis žemo ir vidutinio laipsnio adenokarcinomomis.
Kitos mutacijos, susijusios su plaučių adenokarcinoma, yra tos, kurios veikia Kirsteno žiurkės sarkomos (KRAS) geną. Kaip ir EGFR, KRAS taip pat reguliuoja ląstelių augimą, brendimą ir mirtį; mutacijos pastebimos 20–40% plaučių adenokarcinomos atvejų.
Tačiau žmonių, kurių navikai turi KRAS mutacijas, prognozė paprastai yra bloga. Net jei vėžys gerai reaguoja į pradinę chemoterapiją, liga beveik visada grįžta.
Su adenokarcinoma susijusios mutacijos kartais perduodamos iš tėvų vaikui. 2017 m. Apžvalga žurnale Onkologiniai laiškai siūlo, kad turint tėvą ar brolį, sergantį plaučių vėžiu, ligos rizika padidėja 50%, palyginti su žmonėmis, neturinčiais šeimos istorijos.
Kitos mutacijos gali atsirasti savaime; mokslininkai nėra tikri, kodėl.
Sveikatos rūpesčiai ir gyvenimo būdas
Genetika vaidina tik dalį plaučių adenokarcinomos rizikos. Kiti veiksniai, be kita ko, yra tabako rūkymas.
Remiantis ilgamečiu slaugytojų sveikatos tyrimu, žmonės, rūkę 30–40 metų, dažniau nei du kartus dažniau susirgo plaučių adenokarcinoma. Rizika dar padvigubėja, jei rūkote ilgiau nei 40 metų.
Dėvėtas dūmų poveikis taip pat padidina jūsų riziką.
Kiti veiksniai, dėl kurių kyla plaučių adenokarcinomos rizika, yra šie:
- Oro tarša, įskaitant suodžius ir išmetamąsias dujas
- Radono poveikis namuose
- Profesinis kancerogenų, tokių kaip asbestas ar arsenas, poveikis
- Ankstesnė plaučių liga, įskaitant lėtinę obstrukcinę plaučių ligą (LOPL) ir sunkią tuberkuliozę (TB)
Šie ir kiti su rūkymu nesusiję rizikos veiksniai lemia tai, kodėl 20% plaučių vėžio atsiranda žmonėms, kurie niekada gyvenime nerūkė cigaretės.
Nesmulkialąstelinio plaučių vėžio priežastys ir rizikos veiksniaiDiagnozė
Plaučių vėžys dažnai nustatomas, kai rentgeno nuotraukoje pastebimi nukrypimai, dažniausiai blogai apibrėžto šešėlio pavidalu. Nors tai kelia nerimą, radinys bent jau suteikia galimybę anksti diagnozuoti.
Net 25% plaučių vėžio atvejų krūtinės ląstos rentgenograma neaptiks jokių pažeidimų ir pateiks visiškai „normalią“ diagnozę.
Įtarus vėžį, gali būti naudojama kita jautresnė diagnostika, įskaitant:
- Kompiuterinė tomografija (kompiuterinė tomografija), krūtinės ląstos nuskaitymas, galintis nustatyti daug mažesnius nukrypimus nei krūtinės ląstos rentgenograma
- Magnetinio rezonanso tomografija (MRT), kuris naudoja magnetinius laukus vaizdams pateikti
- Bronchoskopija, procedūra, kurios metu į gerklę įkišama lanksti taikymo sritis, norint vizualiai ištirti didelius plaučių kvėpavimo takus
- Pozitronų emisijos tomografija (PET tyrimas), kuris gali vizualizuoti metabolinio hiperaktyvumo sritis (pvz., gali atsitikti su vėžinėmis ląstelėmis)
Jei atlikus krūtinės ląstos rentgeno tyrimą kyla kokių nors užsitęsusių susirūpinimų, reikėtų paskirti tokius tolesnius tyrimus.
Taip pat gali būti naudojama skreplių citologija, kurios metu įvertinamas atsikosėjusių seilių ir gleivių mėginys, tačiau tai laikoma mažiau naudinga diagnozuojant ankstyvą vėžį.
Priklausomai nuo rezultatų, gydytojas gali norėti gauti plaučių audinio mėginį, kad patvirtintų diagnozę. Be labiau invazinių plaučių audinių biopsijų, naujesnis kraujo tyrimas, vadinamas skystąja biopsija, gali padėti stebėti specifines plaučių vėžio ląstelių genetines anomalijas, tokias kaip EGFR mutacijos.
Kaip diagnozuojamas nesmulkialąstelinis plaučių vėžysGenetinis profiliavimas
Vienas iš įdomesnių onkologijos laimėjimų buvo genetinių tyrimų naudojimas vėžio ląstelių profiliavimui. Tai darydami, gydytojai gali pasirinkti gydymo būdus, galinčius nukreipti tuos specifinius genetinius pokyčius.
Pagal dabartines gaires rekomenduojama visiems asmenims, sergantiems pažengusia plaučių adenokarcinoma, atlikti PD-L1 imunohistochemiją (PH-L1 IHC). Šis genetinis tyrimas apibūdina vėžį ir padeda numatyti galimą vieno iš keturių imunoterapijos vaistų, patvirtintų ligos gydymui, veiksmingumą.
Be to, PD-L1 testai toli gražu nėra tobuli, norint numatyti, kas reaguos į šiuos vaistus ar neatsakys. Kiti tyrimai, pavyzdžiui, naviko mutacijų našta (navike esančių mutacijų skaičius), gali padėti nustatyti, kam labiausiai naudos iš šių naujesnių tikslinių terapijų.
Molekulinių ir PD-L1 testų peržiūra yra vienas iš svarbiausių žingsnių, kai pirmą kartą diagnozuojama pažengusi plaučių adenokarcinoma. Specifiniai gydymo būdai galimi ne tik tiems, kuriems yra EGFR mutacijos, bet ir kitoms gydomoms mutacijoms, tokioms kaip BRAF, ERBB2, ALK pertvarkymai, ROS1 pertvarkymai ir kiti.
Plaučių vėžio genetinių tyrimų apžvalgaVėžio stadija
Patvirtinus vėžio diagnozę, gydytojas nustatys ligos stadiją, remdamasis standartinių tyrimų serija. Pakopos tikslas yra nustatyti, kiek plaučių vėžys yra išplitęs ir kiek jis išplito (metastazavo).
Pakopinis gydymas padeda nukreipti gydymą tinkamesniu būdu, kad piktybinis navikas nebūtų nei per mažai gydomas (turintis įtakos rezultatams), nei per didelis gydymas (sukeliantis nereikalingą šalutinį poveikį).
Jei svarstoma byla paslėptas plaučių vėžys, tai reiškia, kad vėžinės ląstelės randamos skrepliuose, tačiau plaučių naviko negalima rasti atliekant vaizdinius tyrimus. 0 etapas reiškia, kad vėžys apsiriboja kvėpavimo takų dangalu ir dar nėra invazinis.
Be to, yra keturi etapai, kurie apibrėžiami taip. Šie terminai bus naudojami aptariant gydymo galimybes.
| klasifikacija | Atitinkamas (-i) etapas (-ai) | Gydymo galimybės |
|---|---|---|
| Ankstyvosios stadijos plaučių vėžys | • 1 etapas: lokalizuotas ir neplatinamas jokiuose limfmazgiuose • 2 etapas: išplitimas į limfmazgius, plaučių gleivinę ar pagrindinius jų kanalus | Potencialiai išgydomas operuojant |
| Lokaliai išplitęs plaučių vėžys | 3A etapas: išplisti į limfmazgius toje pačioje kūno pusėje kaip navikas, bet ne tolimus regionus | Galima operacija; paprastai reikalingas adjuvantinis gydymas chemoterapija ir radioterapija |
| Pažengęs plaučių vėžys | • 3B stadija: išplinta į tolimus limfmazgius arba įsiskverbia į kitas krūtinės struktūras • 4 etapas: paskleiskite ant kito plaučio, kito kūno regiono ar skysčio aplink plaučius ar širdį | Geriausiai tinka nechirurginiai gydymo būdai. Visi, išskyrus keletą retų atvejų, laikomi neveikiančiais. |
Plaučių vėžio stadijų apžvalgaGydymas
Priklausomai nuo ligos stadijos, gydymas gali apimti vieną terapiją arba jų derinį.
- Chirurgija gali būti siūlomi ankstyvosiose stadijose atskirai arba kartu su chemoterapija ir (arba) radioterapija. Sėkmingai operacija suteikia geriausias galimybes išgydyti plaučių vėžį.
- Chemoterapija gali būti naudojamas atskirai, kartu su radioterapija, prieš operaciją ar po jos.
- Tikslinės terapijos užpulti specifines genetines mutacijas atpažindami specifinius baltymus ant vėžinių ląstelių ir blokuodami jų gebėjimą daugintis. Galimi variantai yra Tarceva (erlotinibas), Iressa (gefitinibas), Gilotrif (afatinibas), Xalkori (krizotinibas), Zykadia (ceritinibas), Alecnensa (alektinibas) ir Tagrisso (osimertinibas). Daugiau atliekami klinikiniai tyrimai.
- Terapija radiacija gali būti naudojamas arba gydant vėžį, arba kontroliuojant simptomus tiems, kurie serga metastazavusiu vėžiu. Tikslesnės radiacijos formos (stereotaksinė kūno radioterapija (SBRT), protonų terapija) gali būti naudojamos mažesnėms vėžio formoms, kurių chirurgija negali pasiekti. SBRT taip pat naudojamas plaučių vėžiu sergančių žmonių smegenų metastazėms ir kitoms metastazėms gydyti, jei jų yra tik keletas.
- Imunoterapija siekiama panaudoti organizmo imuninę sistemą kovai su vėžiu. Dabartiniai variantai yra Opdivo (nivolumabas), Keytruda (pembrolizumabas), Tecentriq (atezolizumabas) ir Imfinzi (durvalumabas) 3 ir 4 stadijos plaučių vėžiui gydyti.
Tikslinė terapija yra kur kas mažiau apibendrinta nei ankstesnės kartos gydymas, užpuolęs tiek sveikas, tiek nesveikas ląsteles, sukeliantis sunkų ir net nepakenčiamą šalutinį poveikį. Klinikinių tyrimų metu nustatomos dažnesnės mutacijos, kurios gali būti nukreiptos vaistais. Ši gydymo sritis vis dar yra kūdikystės stadijoje ir sparčiai vystosi.
Klinikiniai tikslinių ir kitų terapijų tyrimai teikia vilties tiems, kuriems patvirtintas gydymas arba nepavyko, arba sukelia sunkų šalutinį poveikį. NCI rekomenduoja žmonėms, sergantiems plaučių vėžiu, apsvarstyti galimybę dalyvauti klinikiniame tyrime.
Anksčiau tikimybė, kad klinikinis tyrimas pakeis vėžį, buvo nedidelis, tačiau tai greitai keičiasi, nes nustatomi konkretūs tikslai vėžinių ląstelių dalijimosi kelyje. Daugelis žmonių, sergančių 4 stadijos plaučių vėžiu, yra gyvi tik dėl dalyvavimo klinikiniuose tyrimuose.
Galiausiai daugelis gydytojų rekomenduoja gauti antrą nuomonę iš kito specialisto arba vieno iš Nacionalinio vėžio instituto (NVI) paskirtų gydymo centrų, aktyviai dalyvaujančių plaučių vėžio tyrimuose. Tai darydami galite užtikrinti, kad gausite naujausią informaciją apie gydymą ir galėsite geriau pasirinkti apgalvotai.
Kaip gydomas nesmulkialąstelinis plaučių vėžysŽodis iš „Wellwell“
Kadangi ankstyvuosius plaučių vėžio simptomus dažnai sunku pastebėti, vidutinis penkerių metų išgyvenamumas yra tik apie 18%. Tiems, kuriems diagnozuota ankstyvosiose stadijose, perspektyva yra kur kas perspektyvesnė.
Tai išryškina poreikį geriau informuoti apie nespecifinius ar netipinius plaučių vėžio simptomus. Savaime simptomų gali būti lengva praleisti. Kartu jie gali iškelti raudoną vėliavą, dėl kurios galima anksti diagnozuoti ir anksčiau atlikti efektyvesnį gydymą.
10 geriausių vėžio ligoninių JAV