
Turinys
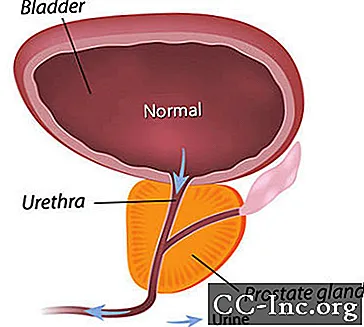
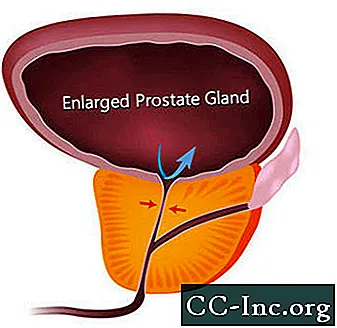
Gerybinė prostatos hiperplazija, nevėžinis prostatos išsiplėtimas, yra dažniausiai pasitaikantis gerybinis navikas vyrams.
Kaip ir prostatos vėžiui, BPH Vakaruose pasireiškia dažniau nei Rytų šalyse, tokiose kaip Japonija ir Kinija, ir tai gali būti dažnesnė tarp juodaodžių. Ne taip seniai tyrimas parodė galimą BPH genetinį ryšį vyresniems nei 65 metų vyrams, kuriems yra labai padidėjusi prostata: Jų vyrų giminaičiams keturis kartus dažniau nei kitiems vyrams prireikė BPH operacijos tam tikru gyvenimo momentu, o jų brolių rizika padidėjo šešis kartus.
BPH sukelia simptomus, trukdydamas šlapimo tekėjimui per šlaplę. Su BPH susijusių simptomų turi maždaug kas ketvirtas vyras iki 55 metų amžiaus ir pusė 75 metų vyrų. Tačiau gydymas yra būtinas tik tada, kai simptomai tampa varginantys. Iki 80 metų maždaug 20–30% vyrų patiria BPH simptomus, kurie yra pakankamai sunkūs ir reikalingi gydymas. Chirurgija buvo vienintelė galimybė iki neseniai patvirtinto minimaliai invazinių procedūrų, kurios atveria prostatos šlaplę, ir vaistų, kurie gali palengvinti simptomus susitraukdami prostatą arba atpalaiduodami prostatos raumenų audinį, kuris sutraukia šlaplę.
Ženklai ir simptomai
BPH simptomus galima suskirstyti į tuos, kuriuos tiesiogiai sukelia šlaplės obstrukcija, ir į simptomus, atsirandančius dėl antrinių šlapimo pūslės pokyčių.
Tipiški obstrukciniai simptomai yra:
- Nepaisant stūmimo ir įtempimo, sunku pradėti šlapintis
- Silpna šlapimo srovė; keli srauto pertraukimai
- Driblingas šlapinimosi pabaigoje
Šlapimo pūslės pokyčiai sukelia:
- Staigus stiprus noras šlapintis (skubumas)
- Dažnas šlapinimasis
- Pojūtis, kad po šlapinimosi šlapimo pūslė nėra tuščia
- Dažnas pabudimas naktį šlapintis (nikturija)
Kai šlapimo pūslė tampa jautresnė sulaikytam šlapimui, vyras gali tapti šlapimo nelaikantis (negalintis suvaldyti šlapimo pūslės, naktį šlapdamasis į lovą arba negalėdamas pakankamai greitai reaguoti į skubėjimą šlapintis).
Jei šlapimo pūslės navikas, infekcija ar akmuo yra šlapinimasis, gali atsirasti deginimas ar skausmas. Kraujas šlapime (hematurija) gali skelbti BPH, tačiau dauguma vyrų, sergančių BPH, hematurijos neturi.
Atranka ir diagnostika
Amerikos urologų asociacijos (AUA) simptomų indeksas pateikia objektyvų BPH simptomų įvertinimą, kuris padeda nustatyti gydymą. Tačiau šis indeksas negali būti naudojamas diagnozei nustatyti, nes kitos ligos gali sukelti simptomus, panašius į BPH.
Medicinos istorija suteiks užuominų apie būsenas, kurios gali imituoti BPH, pvz., Šlaplės susiaurėjimą, šlapimo pūslės vėžį ar akmenis arba nenormalias šlapimo pūslės / dubens dugno funkcijas (šlapimo sulaikymo ar ištuštinimo problemas) dėl neurologinio sutrikimo (neurogeninės šlapimo pūslės) arba dubens dugno. raumenų spazmai. Apribojimai gali atsirasti dėl šlaplės pažeidimo, kurį sukelia ankstesnė trauma, instrumentai (pavyzdžiui, kateterio įdėjimas) ar infekcija, pvz., Gonorėja. Šlapimo pūslės vėžys įtariamas, jei anksčiau šlapime buvo kraujo.
Skausmas varpos ar šlapimo pūslės srityje gali reikšti šlapimo pūslės akmenis, infekcijas arba pudendinio nervo dirginimą ar suspaudimą. Neurogeninė šlapimo pūslė siūloma, kai vyras serga cukriniu diabetu ar neurologine liga, pavyzdžiui, išsėtine skleroze ar Parkinsono liga, arba neseniai pablogėjo lytinė funkcija. Išsami ligos istorija turėtų apimti klausimus apie šlapimo simptomų pablogėjimą vartojant peršalimą ar sinusą vartojančius vaistus, ankstesnes šlapimo takų infekcijas ar prostatitą (prostatos uždegimą, kuris gali sukelti skausmą apatinėje nugaros dalyje ir srityje tarp kapšelio ir tiesiosios žarnos). šaltkrėtis, karščiavimas ir bendras negalavimas). Gydytojas taip pat paklaus, ar vartojami nereceptiniai ar receptiniai vaistai, nes kai kurie vyrams, sergantiems BPH, gali pabloginti negaliojančius simptomus.
Fizinė apžiūra gali prasidėti gydytojui stebint šlapinimąsi iki galo, kad būtų galima nustatyti bet kokius šlapinimosi pažeidimus. Gydytojas rankiniu būdu ištirs pilvo apačią, kad patikrintų, ar nėra masės, o tai gali rodyti padidėjusią šlapimo pūslę dėl sulaikyto šlapimo. Be to, norint tinkamai diagnozuoti, būtina atlikti skaitmeninį tiesiosios žarnos tyrimą (DRE), leidžiantį gydytojui įvertinti prostatos dydį, formą ir konsistenciją. Šio svarbaus tyrimo metu pirštinė pirštu įkišama į tiesiąją žarną - tai tik šiek tiek nejauku. Aptikus kietas ar tvirtas vietas prostatoje, kyla įtarimas dėl prostatos vėžio. Jei anamnezė rodo galimą neurologinę ligą, fizinis gali apimti neurologinių anomalijų, rodančių šlapimo simptomus, atsiradusius dėl neurogeninės šlapimo pūslės, tyrimą.
Šlapimo analizė, atliekama visiems pacientams, kuriems yra BPH simptomų, gali būti vienintelis laboratorinis tyrimas, jei simptomai yra lengvi ir nėra jokių kitų anomalijų pagal ligos istoriją ir fizinę apžiūrą. Įtarus šlapimo infekciją, pridedama šlapimo pasėlis. Esant sunkesniems, lėtiniams BPH simptomams, nustatomas šlapalo azoto (BUN) kraujo kreatininas ir hemoglobinas, siekiant pašalinti inkstų pažeidimus ir anemiją. Rekomenduojama išmatuoti prostatos specifinio antigeno (PSA) kiekį kraujyje, kad būtų galima nustatyti prostatos vėžį, taip pat atlikti DRE. Vien PSA testais negalima nustatyti, ar simptomai atsirado dėl BPH, ar dėl prostatos vėžio, nes abi sąlygos gali pakelti PSA lygį.
Gydymas
Kada reikia gydyti BPH?
Bet kurio asmens BPH eiga nenuspėjama. Remiantis kai kuriais tyrimais, simptomai ir objektyvūs šlaplės obstrukcijos matavimai gali išlikti stabilūs daugelį metų ir laikui bėgant net pagerėti trečdaliui vyrų. Mayo klinikos atlikto tyrimo metu šlapimo simptomai per 3,5 metų laikotarpį nepablogėjo 73% vyrų, sergančių lengvu AKS. Palaipsniui mažėjantis šlapimo srautas ir jėga bei nevisiškas šlapimo pūslės ištuštinimas yra simptomai, labiausiai susiję su galimu gydymo poreikiu. Nors noktiurija yra vienas iš labiausiai erzinančių BPH simptomų, ji nenumato būsimos intervencijos poreikio.
Jei blogėjanti šlaplės obstrukcija negydoma, galimos komplikacijos yra sustorėjusi, dirgli šlapimo pūslė, turinti sumažėjusį šlapimo kiekį; užkrėstas šlapimo ar šlapimo pūslės akmenų likutis; ir atsarginis slėgis, pažeidžiantis inkstus.
Sprendimai dėl gydymo yra pagrįsti simptomų sunkumu (vertinamu pagal AUA simptomų indeksą), šlapimo takų pažeidimo mastu ir bendra vyro sveikata. Apskritai gydymas neskiriamas tiems, kurie turi tik kelis simptomus ir jų nevargina. Intervencija - paprastai chirurginė - reikalinga šiose situacijose:
- Nepakankamas šlapimo pūslės ištuštinimas, dėl kurio pažeidžiami inkstai
- Visiškas nesugebėjimas šlapintis po ūmaus šlapimo susilaikymo
- Šlapimo nelaikymas dėl perpildymo ar padidėjusio šlapimo pūslės jautrumo
- Šlapimo pūslės akmenys
- Užkrėstas likęs šlapimas
- Pasikartojanti sunki hematurija
- Simptomai, kurie pakankamai vargina pacientą, kad pablogėtų jo gyvenimo kokybė
Vyrams, kuriems yra vidutinio sunkumo simptomai, sunkiau apsispręsti dėl gydymo. Jie turi pasverti galimas gydymo komplikacijas ir jų simptomų mastą. Kiekvienas asmuo turi nustatyti, ar simptomai trukdo jo gyvenimui tiek, kad būtų verta gydytis.Renkantis gydymą, pacientas ir gydytojas turi suderinti skirtingų terapijos formų veiksmingumą ir jų šalutinius poveikius bei išlaidas.
BPH gydymo galimybės
Šiuo metu pagrindinės galimybės spręsti BPH yra šios:
- Budrus laukimas
- Vaistas
- Chirurgija (prostatos šlaplės pakėlimas, transuretralinė prostatos rezekcija, prostatos fotovaporacija, atvira prostatektomija)
Jei vaistai yra neveiksmingi vyrui, kuris negali atlaikyti operacijos sunkumų, šlaplės obstrukcija ir šlapimo nelaikymas gali būti valdomas pertraukiama kateterizacija arba viduje esančiu Foley kateteriu (kurio gale yra pripūstas balionas, kad jis būtų laikomas šlapimo pūslėje). . Kateteris gali likti neribotą laiką (paprastai jis keičiamas kas mėnesį).
Budrus laukimas
Kadangi BPH progresas ir komplikacijos yra nenuspėjamos, atidaus laukimo strategija - nebandoma nedelsiant gydyti - geriausia tiems, kuriems yra minimalūs simptomai, kurie nėra ypač varginantys. Gydytojų vizitai reikalingi maždaug kartą per metus, kad būtų galima peržiūrėti simptomų progresą, atlikti tyrimą ir atlikti keletą paprastų laboratorinių tyrimų. Akylo laukimo metu vyras turėtų vengti raminamųjų vaistų ir be recepto vaistų nuo šalčio ir sinusų, kuriuose yra dekongestantų. Šie vaistai gali pabloginti obstrukcinius simptomus. Vengimas skysčių naktį gali sumažinti nikturiją.
Vaistas
Vis dar renkami duomenys apie ilgalaikės medicininės terapijos naudą ir galimą neigiamą poveikį. Šiuo metu BPH gydymui naudojami dviejų rūšių vaistai - 5-alfa-reduktazės inhibitoriai ir alfa-adrenerginiai blokatoriai. Preliminarūs tyrimai rodo, kad šie vaistai pagerina simptomus 30–60 proc. Vyrų, tačiau dar negalima numatyti, kas reaguos į medicininę terapiją ar kuris vaistas bus geresnis atskiram pacientui.
5-alfa-reduktazės inhibitoriai
Finasteridas („Proscar“) blokuoja testosterono virsmą dihidrotestosteronu, pagrindiniu vyrišku lytiniu hormonu, esančiu prostatos ląstelėse. Kai kuriems vyrams finasteridas gali palengvinti BPH simptomus, padidinti šlapimo srautą ir sutrumpinti prostatą, nors jis turi būti vartojamas neribotą laiką, kad būtų išvengta simptomų pasikartojimo, o maksimali nauda gali trukti net šešis mėnesius.
Tiriant jo saugumą ir veiksmingumą, du trečdaliai vyrų, vartojusių finasteridą, patyrė:
- Mažiausiai 20% sumažėjo prostatos dydis (tik maždaug pusė pasiekė šį sumažėjimą vieneriems metams)
- Pagerėjęs šlapimo srautas maždaug trečdaliui pacientų
- Tam tikras simptomų palengvinimas dviem trečdaliams pacientų
Praėjusiais metais paskelbtas tyrimas rodo, kad finasteridas gali būti tinkamiausias vyrams, kurių prostata yra gana didelė. Išanalizavus šešis tyrimus nustatyta, kad finasteridas pagerino tik BPH simptomus vyrams, kurių pradinis prostatos tūris viršijo 40 kubinių centimetrų - finasteridas nesumažino simptomų vyrams, kurių liaukos mažesnės. Kadangi finasteridas sutraukia prostatą, vyrai, turintys mažesnes liaukas, tikriausiai rečiau reaguoja į vaistą, nes šlapinimosi simptomai atsiranda dėl kitų priežasčių nei fizinė obstrukcija (pavyzdžiui, lygiųjų raumenų susiaurėjimas). Neseniai atliktas tyrimas parodė, kad per ketverių metų stebėjimo laikotarpį gydymas finasteridu sumažino šlapimo susilaikymo riziką arba prireikė chirurginio gydymo riziką 50%.
Finasterido vartojimas sukelia tam tikrą šalutinį poveikį. Impotencija pasireiškia 3–4% vyrų, vartojančių šį vaistą, o pacientų seksualinės funkcijos balai sumažėja 15%, neatsižvelgiant į jų amžių ir prostatos dydį. Finasteridas taip pat gali sumažinti ejakuliato kiekį. Kitas neigiamas poveikis yra ginekomastija (krūtų padidėjimas). Tyrimas iš Anglijos nustatė ginekomastiją 0,4% pacientų, vartojusių šį vaistą. Apie 80% tų, kurie nustoja vartoti vaistą, dalinai ar visiškai remisuoja krūtų padidėjimą. Kadangi nėra aišku, ar šis vaistas sukelia ginekomastiją, ar padidina krūties vėžio riziką, finasteridą vartojantys vyrai yra atidžiai stebimi, kol šie klausimai bus išspręsti. Vyrams, veikiantiems finasterido ar dutasterido, taip pat kyla pavojus susirgti post-finasterido sindromu, kuriam būdingas simptomų, įskaitant seksualinius (sumažėjęs libido, ejakuliacijos sutrikimas, erekcijos disfunkcija), fizinis (ginekomastija, raumenų silpnumas) ir psichologinė (depresija, nerimas, mintys apie savižudybę). Šie simptomai gali išlikti ilgai, nepaisant finasterido vartojimo nutraukimo.
Finasteridas gali sumažinti PSA kiekį maždaug 50%, tačiau nemanoma, kad tai riboja PSA kaip prostatos vėžio atrankinio tyrimo naudingumą. Nutraukus finasterido vartojimą, PSA koncentracijos sumažėjimas ir bet koks neigiamas poveikis lytinei funkcijai išnyksta.
Norėdami gauti finasterido naudą sergant BPH, nepakenkiant ankstyvos prostatos vėžio nustatymui, vyrai prieš pradėdami gydymą finasteridu turėtų atlikti PSA testą. Vėliau gautas PSA reikšmes galima palyginti su šia pradine verte. Jei vyras jau vartoja finasteridą ir nebuvo gautas pradinis PSA lygis, dabartinio PSA tyrimo rezultatai turėtų būti padauginti iš dviejų, kad būtų galima nustatyti tikrąjį PSA lygį. Po vienerių metų gydymo finasteridu PSA sumažėjimas mažiau nei 50% rodo, kad vaistas nėra vartojamas arba gali būti prostatos vėžys. Bet koks PSA lygio padidėjimas vartojant finasteridą taip pat kelia prostatos vėžio galimybę.
Alfa-adrenerginiai blokatoriai
Šie vaistai, iš pradžių vartojami aukštam kraujospūdžiui gydyti, mažina lygiųjų raumenų įtampą kraujagyslių sienelėse ir atpalaiduoja lygiuosius raumenų audinius prostatoje. Todėl kasdien vartojant alfa-adrenerginį vaistą, gali padidėti šlapimo srautas ir palengvėti šlapinimosi dažnio ir nokturijos simptomai. Tam tikslui buvo naudojami kai kurie alfa-1-adrenerginiai vaistai, pavyzdžiui, doksazosinas (Cardura), prazosinas (Minipress), terazosinas (Hytrin) ir tamsulozinas (selektyvus alfa 1-A receptorių blokatorius - Flomax). Vienas neseniai atliktas tyrimas parodė, kad 10 miligramų (mg) terazosino per parą maždaug dviem trečdaliams šį vaistą vartojusių vyrų BPH simptomai sumažėjo 30%. Mažesnės terazosino paros dozės (2 ir 5 mg) nedavė tiek naudos, kiek 10 mg dozė. Ataskaitos autoriai rekomendavo gydytojams palaipsniui didinti dozę iki 10 mg, nebent atsirastų varginančių šalutinių reiškinių. Galimas alfa adrenerginių blokatorių šalutinis poveikis yra ortostatinė hipotenzija (galvos svaigimas stovint, dėl kraujospūdžio kritimo), nuovargis ir galvos skausmai. Šiame tyrime ortostatinė hipotenzija buvo dažniausias šalutinis poveikis, ir autoriai pažymėjo, kad dienos dozės vartojimas vakare gali sušvelninti problemą. Kitas nerimą keliantis alfa adrenoblokatorių šalutinis poveikis yra ejakuliacijos disfunkcijos išsivystymas (iki 16% pacientų tai patirs). Tyrime, kuriame dalyvavo daugiau nei 2000 pacientų, sergančių BPH, ne daugiau kaip 10 mg terazosino sumažino vidutinį AUA simptomų indeksą nuo 20 iki 12,4 per vienerius metus, palyginti su pacientų, vartojusių placebą, sumažėjimu nuo 20 iki 16,3.
Alfa adrenoblokatorių pranašumas, palyginti su finasteridu, yra tas, kad jie veikia beveik iš karto. Jie taip pat turi papildomą naudą gydydami hipertenziją, kai ji yra BPH sergantiems pacientams. Tačiau ar terazosinas yra pranašesnis už finasteridą, gali labiau priklausyti nuo prostatos dydžio. 2005 m. Paskelbtame tyrime, kai abu vaistai buvo palyginti Naujosios Anglijos medicinos žurnalas, pasirodė, kad terazozinas pagerina BPH simptomus ir šlapimo srauto greitį nei finasteridas. Tačiau šį skirtumą galėjo lemti didesnis vyrų, dalyvavusių mažose prostatose, vyrų skaičius, kuriems BPH simptomai labiau tikėtini dėl lygiųjų raumenų susitraukimo, o ne dėl fizinio obstrukcijos dėl liaukinio audinio pertekliaus. Doksazosinas buvo įvertintas trijuose klinikiniuose tyrimuose, kuriuose dalyvavo 337 vyrai, sergantys AKS. Pacientai vartojo arba placebą, arba 4–12 mg doksazosino per parą. Aktyvus vaistas sumažino šlapimo simptomus 40% daugiau nei placebas, ir jis padidino šlapimo maksimalų srautą vidutiniškai 2,2 ml / s (palyginti su 0,9 ml / s placebą vartojusiems pacientams).
Nepaisant to, kad anksčiau buvo manoma, kad doksazosinas veiksmingas tik esant lengvam ar vidutiniam BPH, pacientai, kuriems yra sunkių simptomų, patyrė didžiausią pagerėjimą. Šalutinis poveikis, įskaitant galvos svaigimą, nuovargį, hipotenziją (žemą kraujospūdį), galvos skausmą ir nemigą, paskatino 10% pacientų, vartojusių aktyvųjį vaistą, ir 4% vartojusiųjų placebą, atsisakyti tyrimo. Vyrų, gydomų nuo hipertenzijos, vaistų nuo hipertenzijos dozes gali tekti koreguoti dėl alfa-adrenerginių blokatorių kraujospūdį mažinančio poveikio.
Fosfodiesterazės-5 inhibitoriai
Fosfodiesterazės-5 inhibitoriai, tokie kaip Cialis, dažniausiai naudojami erekcijos disfunkcijai, tačiau vartojant juos kasdien, jie taip pat gali atpalaiduoti lygiuosius prostatos raumenis ir perteklinį šlapimo pūslės raumenų aktyvumą. Tyrimai, kuriuose buvo tiriamas kasdienio Cialis vartojimo poveikis, palyginti su placebu, parodė, kad tarptautinis prostatos simptomų balas sumažėjo nuo keturių iki penkių taškų, o Cialis buvo pranašesnis už placebą, kai sumažėjo šlapinimosi dažnis, skubumas ir šlapimo nelaikymo epizodai. Tyrimai, kuriuose nagrinėjamas „Cialis“ poveikis šlapimo srautui, reikšmingų pokyčių neparodė.
Chirurgija
Chirurginis prostatos gydymas apima prostatos trukdančios adenomos išstūmimą ar pašalinimą. Chirurginė terapija istoriškai buvo skirta vyrams, kuriems nepavyko gauti medicininės terapijos, ir tiems, kuriems atsirado šlapimo susilaikymas, atsirandantis dėl BPH, pasikartojančių šlapimo takų infekcijų, šlapimo pūslės akmenų ar kraujavimo iš prostatos. Tačiau didelė dalis vyrų blogai laikosi medicininės terapijos dėl šalutinio poveikio. Šiems vyrams galima apsvarstyti chirurginę terapiją, kad būtų išvengta ilgalaikio pūslės funkcijos pablogėjimo.
Dabartinės chirurginės galimybės yra monopolinė ir bipolinė transuretrinė prostatos rezekcija (TURP), robotinė paprasta prostatektomija (retropubinė, suprapubinė ir laparoskopinė), transuretralinis prostatos pjūvis, bipolinis transuretrinis prostatos garavimas (TUVP), fotoelektyvus prostatos garavimas (PVP). ), prostatos šlaplės pakėlimas (PUL), terminė abliacija naudojant transuretrinę mikrobangų terapiją (TUMT), terminė vandens garų terapija, transuretralinė adatos abliacija (TUNA) ir prostatos enukliacija naudojant holmio (HoLEP) arba tulio (ThuLEP) lazerį.
Terminės procedūros
Terminės procedūros palengvina simptomus, naudojant konvekcinį šilumos perdavimą iš radijo dažnio generatoriaus. Transurethralinė adatos abliacija (TUNA) prostatos audiniui šildyti naudoja mažos energijos radijo bangas, kurias kateterio gale skleidžia mažos adatos. Šešių mėnesių tyrimas, kuriame dalyvavo 12 vyrų, sergančių AKS (nuo 56 iki 76 metų), nustatė, kad gydymas sumažino AUA simptomų indekso balus 61% ir sukėlė nedidelį šalutinį poveikį (įskaitant lengvą skausmą ar šlapinimosi sunkumą nuo vienų iki septynių dienų visiems vyrams). . Retrogradinė ejakuliacija įvyko vienam pacientui. Kitas terminis gydymas, transuretrinė mikrobangų terapija (TUMT), yra minimaliai invazinė chirurgijos alternatyva pacientams, kuriems yra šlapimo pūslės nutekėjimo obstrukcija, kurią sukelia BPH. Ambulatoriškai atliekant vietinę nejautrą, TUMT pažeidžia prostatos audinius mikrobangų energija (šiluma), kuri skleidžiama iš šlaplės kateterio.
Nauja terminės terapijos forma, vadinama vandens garų termoterapija arba „Rezum“, apima šilumos energijos pavertimą vandens garais, kad būtų pažeista ląstelių žūtis prostatoje. Tyrimai, kuriuose buvo tiriamas šešių mėnesių prostatos dydis po terminės vandens garų terapijos, MRT duomenimis, prostatos dydis sumažėjo 29%.
Taikant terminę terapiją, gali prireikti kelių gydymo seansų, o daugumai vyrų reikia daugiau gydymo dėl BPH simptomų per penkerius metus nuo jų pradinio terminio gydymo.
Transuretrinis prostatos pjūvis (TUIP)
Ši procedūra pirmą kartą buvo naudojama JAV aštuntojo dešimtmečio pradžioje. Kaip ir transuretralinė prostatos rezekcija (TURP), ji atliekama su instrumentu, kuris praeina per šlaplę. Tačiau užuot pašalinęs audinių perteklių, chirurgas elektriniu peiliu ar lazeriu atlieka tik vieną ar du nedidelius prostatos pjūvius, pašalindamas šlaplės spaudimą. TUIP galima atlikti tik vyrams, kurių prostata mažesnė. Tai užtrunka mažiau laiko nei TURP, ir daugeliu atvejų tai galima atlikti ambulatoriškai taikant vietinę nejautrą. Mažesnis retrogradinės ejakuliacijos dažnis yra vienas iš jo pranašumų.
Prostatos šlaplės pakėlimas (UroLift)
Priešingai nei kitose terapijose, kurios pašalina ar rezekuoja prostatos audinius, prostatos šlaplės pakėlimo procedūra apima UroLift implantų įdėjimą į prostatą tiesiogiai vizualizuojant, kad suspaustų prostatos skiltis ir netrukdytų prostatos šlaplei. Implantai dedami naudojant adatą, kuri praeina per prostatą, kad būtų galima pritvirtinti mažą metalinį skirtuką, įtvirtinantį jį į prostatos kapsulę. Uždėjus kapsulės skirtuką, įtempta siūlė, sujungta su kapsulės skirtuku, ir ant siūlės uždedamas antras nerūdijančio plieno skirtukas, kuris ją užfiksuoja. Siūlas yra nutrauktas.
Peržiūrėkite „UroLift“ procedūros vaizdo įrašą.
Transurethral prostatektomija (TURP)
Ši procedūra laikoma BPH gydymo „auksiniu standartu“ - su kuria lyginamos kitos terapinės priemonės. Tai apima prostatos šerdies pašalinimą rezektoskopu - instrumentu, per šlaplę patekusiu į šlapimo pūslę. Prie rezektoskopo pritvirtinta viela pašalina prostatos audinius ir užsandarina kraujagysles elektros srove. Kateteris išlieka nuo vienos iki trijų dienų, todėl paprastai reikia hospitalizuoti vieną ar dvi dienas. TURP sukelia mažai skausmo arba visai nesukelia, o po operacijos praėjus trims savaitėms galima tikėtis visiško pasveikimo. Kruopščiai parinktais atvejais (pacientams, turintiems medicininių problemų ir esant mažesnėms prostatoms) TURP gali būti įmanoma kaip ambulatorinė procedūra.
Labiausiai po operacijos pagerėja tiems, kurių simptomai yra blogiausi. Ryškus pagerėjimas pasireiškia maždaug 93% vyrų, kuriems yra sunkių simptomų, ir maždaug 80% tų, kuriems yra vidutinio sunkumo simptomai. Mirtingumas nuo TURP yra labai mažas (0,1%). Tačiau impotencija po TURP pasireiškia maždaug 5–10% vyrų, o šlapimo nelaikymas pasireiškia 2–4%.
Prostatektomija
Prostatektomija yra labai dažna operacija. Kasmet JAV atliekama apie 200 000 šių procedūrų. Gerybinės ligos (BPH) prostatektomija apima tik vidinės prostatos dalies pašalinimą (paprasta prostatektomija). Ši operacija skiriasi nuo radikalios vėžio prostatektomijos, kai pašalinamas visas prostatos audinys. Paprasta prostatektomija suteikia geriausią ir greičiausią galimybę pagerinti BPH simptomus, tačiau tai gali ne visiškai sušvelninti diskomfortą. Pavyzdžiui, operacija gali palengvinti obstrukciją, tačiau simptomai gali išlikti dėl šlapimo pūslės anomalijų.
Chirurgija sukelia daugiausiai ilgalaikių komplikacijų, įskaitant:
- Impotencija
- Šlapimo nelaikymas
- Retrogradinė ejakuliacija (spermos ejakuliacija į šlapimo pūslę, o ne per varpą)
- Antros operacijos poreikis (10% pacientų po penkerių metų) dėl nuolatinio prostatos augimo ar šlaplės susiaurėjimo dėl operacijos
Nors retrogradinė ejakuliacija nerizikuoja, ji gali sukelti nevaisingumą ir nerimą. Šių komplikacijų dažnis priklauso nuo operacijos tipo.
Operacija atidedama, kol bet kokia šlapimo takų infekcija bus sėkmingai gydoma ir inkstų funkcija stabilizuosis (jei šlapimo susilaikymas sukėlė inkstų pažeidimą). Vyrai, vartojantys aspiriną, turėtų nutraukti septynias – dešimt dienų prieš operaciją, nes aspirinas trikdo kraujo krešėjimą.
Transfuzijos reikia maždaug 6% pacientų po TURP ir 15% pacientų po atviros prostatektomijos.
Kadangi prostatos operacijos laikas yra pasirenkamas, vyrai, kuriems gali prireikti perpylimo - pirmiausia tie, kuriems yra labai didelė prostata ir kurie dažniau patiria didelį kraujo netekimą - turi galimybę iš anksto paaukoti savo kraują, jei to reikia operacijos metu ar po jos. Ši parinktis vadinama autologiniu kraujo perpylimu.
Atvira prostatektomija
Atvira prostatektomija yra pasirinkta operacija, kai prostata yra labai didelė, pvz.,> 80 gramų (kadangi šiems vyrams transuretralinės operacijos negalima atlikti saugiai). Tačiau vyrams, sergantiems sunkiomis širdies ir kraujagyslių ligomis, kyla didesnė gyvybei pavojingų komplikacijų rizika, nes operacija yra platesnė nei TURP ar TUIP.
Anksčiau atviros BPH prostatektomijos buvo atliekamos arba per tarpvietę - plotą tarp kapšelio ir tiesiosios žarnos (procedūra vadinama tarpvietės prostatektomija), arba per pilvo pjūvį. Tarpvietės prostatektomija dažniausiai buvo atsisakyta kaip gydymas GPH dėl didesnės aplinkinių organų sužalojimo rizikos, tačiau ji vis dar naudojama prostatos vėžiui gydyti. Dviejų tipų BPH atviros prostatektomijos rūšys - suprapubinė ir retropubinė - naudoja pjūvį, besitęsiantį nuo bambos (bambos) iki gaktos. Suprapubinė prostatektomija apima šlapimo pūslės atidarymą ir išsiplėtusių prostatos mazgų pašalinimą per šlapimo pūslę. Atliekant retropubinę prostatektomiją, šlapimo pūslė stumiama į viršų, o prostatos audinys pašalinamas neįeinant į šlapimo pūslę. Abiejų tipų operacijose vienas kateteris į šlapimo pūslę dedamas per šlaplę, kitas - per angą, padarytą apatinėje pilvo sienelėje. Kateteriai po operacijos lieka vietoje nuo trijų iki septynių dienų. Dažniausios tiesioginės pooperacinės komplikacijos yra per didelis kraujavimas ir žaizdų infekcija (dažniausiai paviršinė). Galimos sunkesnės komplikacijos yra širdies priepuolis, plaučių uždegimas ir plaučių embolija (kraujo krešulys plaučiuose). Kvėpavimo pratimai, kojų judesiai lovoje ir ankstyvos ambliacijos yra skirtos išvengti šių komplikacijų. Sveikimo laikotarpis ir buvimas ligoninėje yra ilgesni nei atliekant transuretrinę prostatos operaciją.